La Apnea Obstructiva del Sueño (AOS) se caracteriza por el colapso total o parcial de la vía aérea superior (VAS) de forma repetida durante el sueño, lo que provoca episodios de desaturación con aumento del dióxido de carbono y microdespertares. Estos fenómenos generan estrés oxidativo y la liberación de mediadores inflamatorios, responsables del desarrollo de comorbilidades como enfermedades cardiovasculares, trastornos endocrinos —entre ellos la diabetes mellitus tipo II—, alteraciones neurocognitivas, pérdida de calidad de vida y un mayor riesgo de accidentes laborales y de tráfico. Por todo ello se la considera un problema de salud pública. En función del índice de apneas/hipoapneas (IAH) por horas de sueño, se la clasifica en: LEVE: IAH <5 y <15. MODERADA: IAH entre 15 y 30. SEVERA: IAH >30.
Ciencia y clínica. La clínica dental como unidad de diagnóstico y tratamiento de la Apnea Obstructiva del Sueño (AOS). Laura Díaz López. Carlos Díaz López. Alfonso del Cuvillo. Ana I. Arroba. Ramón Caraballo Daza. Daniel Fernández Fajardo. Manuel Aguilar. José Luis Díaz González.
“La Apnea Obstructiva del sueño (AOS) es una enfermedad prevalente discapacitante y costosa desde el punto de vista socioeconómico”.
RESUMEN
La AOS es una enfermedad prevalente discapacitante y costosa desde el punto de vista socioeconómico. Los tratamientos estándar incluyen la terapia de presión positiva continua en la vía aérea (CPAP), los dispositivos o férulas de avance mandibular (DAM/FAM), las cirugías diversas, el láser en velo, la fisioterapia, etc.
Para el diagnóstico se necesita, además, la historia clínica del paciente, ya que en ella recogemos datos que nos hacen sospechar la AOS: roncar, ruidos apreciados por acompañante durante el sueño (apneas observadas), nicturia, excesiva somnolencia diurna, etc.
En la actualidad, existe un documento internacional de consenso (DIC) que establece que, ante la sospecha clínica de apnea obstructiva del sueño, puede realizarse una poligrafía respiratoria (PR), mientras que la polisomnografía respiratoria de siete canales (PSG) constituye la prueba de referencia en los casos con alta sospecha diagnóstica.
La endoscopia del sueño inducida por fármacos (DISE) fue descrita por Croft y Pringle en 1991 como una herramienta diagnóstica con potencial para mejorar la eficacia de los tratamientos disponibles —incluidos la CPAP, los dispositivos de avance o funcionales mandibulares (DAM/FAM) y las indicaciones quirúrgicas— al permitir un diagnóstico tridimensional de precisión del nivel o niveles del colapso, así como el tipo.
El objetivo de este estudio fue evaluar una estrategia diagnóstica en una clínica dental debidamente acreditada por la Consejería de Salud autonómica, tras la verificación de los medios técnicos y del personal necesarios para su realización en condiciones de seguridad.
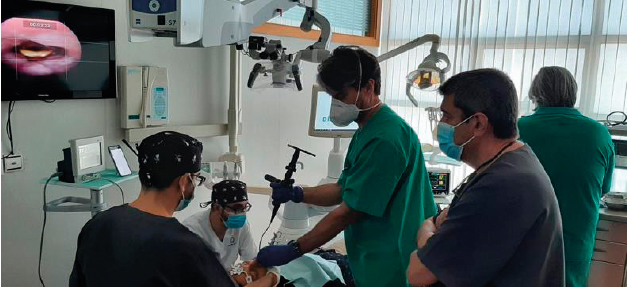
Nuestra actuación se basa en un trabajo interdisciplinario donde intervienen un médico especialista en inducción al sueño, un otorrinolaringólogo y un dentista experto en Medicina Dental del Sueño, con herramientas específicas para la calibración tridimensional precisa del avance mandibular durante la DISE, permitiendo un tratamiento personalizado para cada paciente.
Se realizó un seguimiento de pacientes con apnea obstructiva del sueño (AOS) en un estudio prospectivo de una serie de casos. Los pacientes se clasificaron como respondedores o con resultados óptimos cuando alcanzaron una reducción del 50% del índice de apneas-hipopneas (IAH) respecto al valor inicial o un IAH postratamiento inferior a 10.
Los cambios se analizaron mediante un análisis multivariante. El uso de dispositivos de avance o funcionales mandibulares (DAM/FAM) y la gravedad de la AOS se asociaron de forma significativa con los resultados, observándose un mayor efecto a medida que aumentaba el IAH inicial.
Concluimos que una evaluación precisa del avance mandibular durante la DISE mejora la efectividad de los diferentes tratamientos posibles; en nuestro caso, la utilización de DAM/FAM.
INTRODUCCIÓN
La AOS es una entidad clínica prevalente e infradiagnosticada, que afecta al 13–33% de los hombres y al 6–19% de las mujeres. Esta patología se asocia con enfermedades cardiovasculares, metabólicas y neurocognitivas, así como con un mayor uso de los servicios sanitarios, un aumento de la mortalidad y una reducción de la calidad de vida. Además, la AOS conlleva una considerable carga socioeconómica debido a su impacto en la salud, la atención sanitaria, la productividad y el aumento de los accidentes laborales y de tráfico. Por todo ello, en la actualidad se considera un problema de salud pública.
El tratamiento de primera línea para la mayoría de los pacientes incluye la terapia de presión positiva de la vía aérea (CPAP). Sin embargo, se ha informado que entre el 29% y el 83% de los pacientes incluidos en estudios de investigación usan la CPAP menos de cuatro horas por noche. Así, los pacientes con AOS suelen mostrar mayor aceptación hacia la terapia con dispositivos orales frente a la presión positiva.
De hecho, un metaanálisis reciente concluye que la CPAP continúa siendo el patrón oro en el tratamiento de la AOS; sin embargo, los dispositivos de avance o funcionales mandibulares (DAM/FAM) pueden utilizarse como tratamiento complementario o alternativo en pacientes que no toleran la CPAP. No obstante, no se han observado diferencias significativas en la mejora de la calidad de vida ni en los resultados neurocognitivos y funcionales entre CPAP y DAM, atribuibles a un menor cumplimiento terapéutico con la CPAP. Además, los DAM han mostrado una mayor adherencia, con una media de 0,7 horas adicionales por noche en comparación con la CPAP.



MATERIAL Y MÉTODOS
Se realizó una serie de casos prospectiva con pacientes con AOS, seguida y analizada en una clínica dental homologada, desde enero de 2020 hasta abril de 2023.
Los pacientes fueron reclutados en la propia clínica dental y otros remitidos por neumólogos y médicos de familia. Se les propuso, tras dar toda la información precisa y consentimiento informado, participar en el estudio.
Los criterios de inclusión fueron: mayores de 18 años, ambos sexos, pacientes clasificados con ASA I y II, diagnóstico de AOS de cualquier severidad y cumplimiento de los criterios del Documento de Consenso Internacional sobre AOS.
Los criterios de exclusión incluyeron la presencia de cualquier contraindicación para la sedación ambulatoria, tales como comorbilidades relevantes o una clasificación ASA superior a II, así como el embarazo o la existencia de contraindicaciones odontológicas para la colocación de dispositivos de avance o funcionales mandibulares (DAM/FAM).
El índice de apneas-hipopneas (IAH) se evaluó mediante estudios de sueño estandarizados antes y después del tratamiento con DAM/FAM, de acuerdo con los criterios publicados previamente.
Se registraron datos demográficos y clínicamente relevantes, incluyendo el índice de masa corporal (IMC), el perímetro cervical (PC), los fenotipos odontológicos, el test de Epworth y la clasificación de Friedman. Asimismo, se analizó el uso de la terapia de presión positiva continua en la vía aérea (CPAP), así como su indicación por parte del neumólogo y del técnico en CPAP.
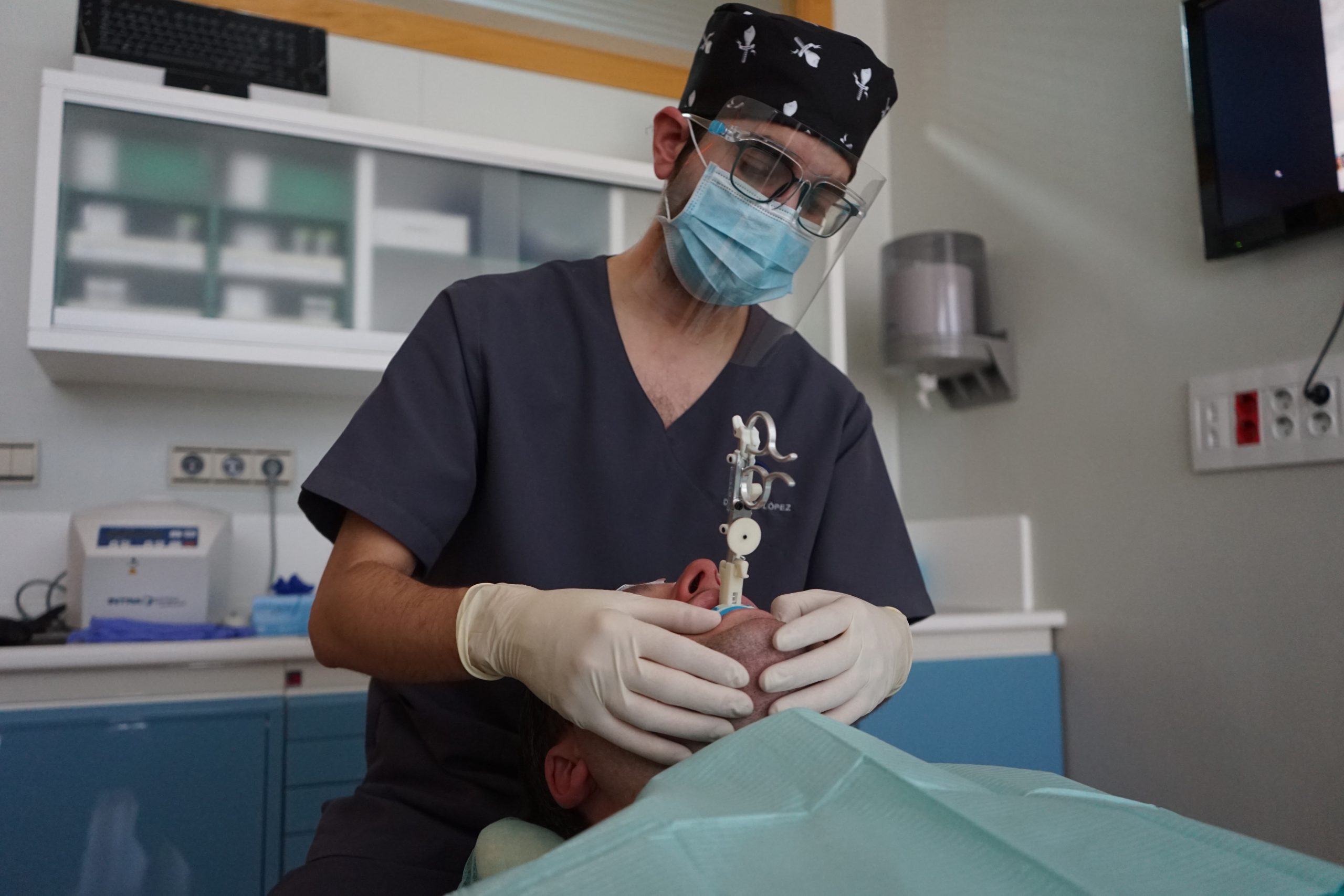
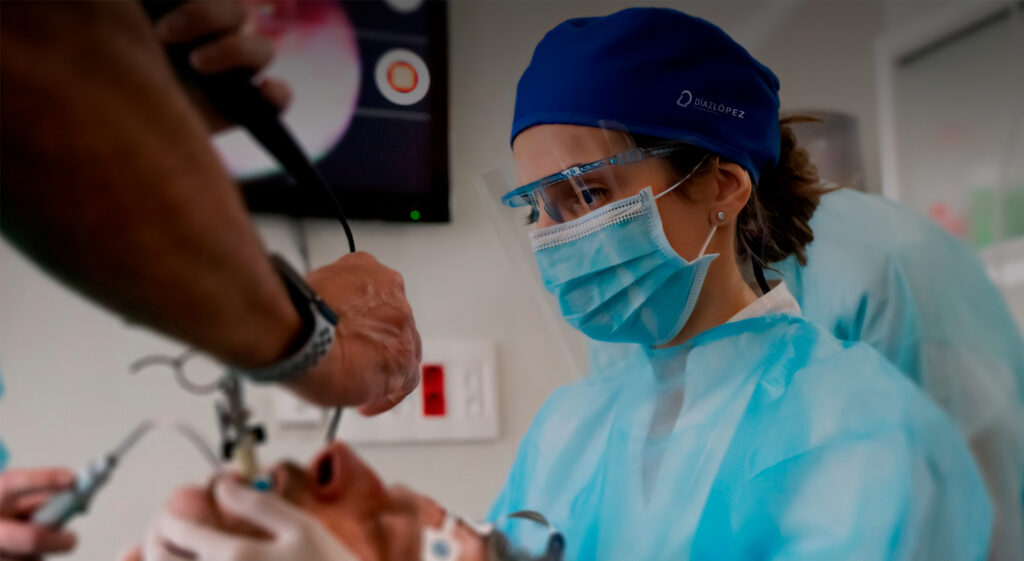
La DISE se realizó en la clínica dental por el equipo interdisciplinar previamente descrito. El procedimiento se llevó a cabo siguiendo las recomendaciones de las guías de la Sociedad Francesa de ORL. Para la evaluación del patrón de colapso de la VAS se utilizó el esquema VOTE.
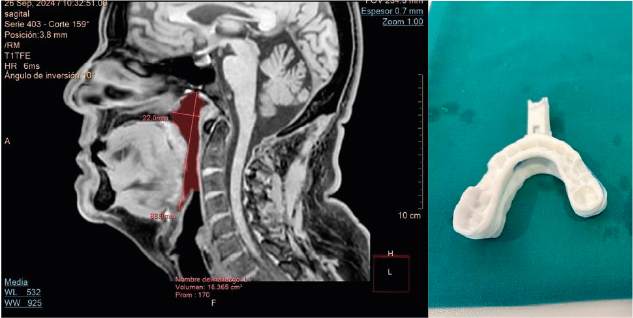
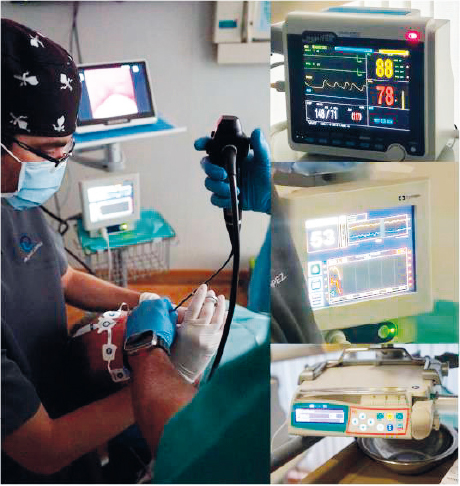
El material preciso para la inducción al sueño consiste en (Figura 6): monitor de constantes vitales TA, saturación y frecuencia cardiaca; bomba de perfusión intravenosa TCI; BIS bilateral; y material de canalización de vía periférica y todo lo necesario para revertir una complicación médica, incluyendo desfibrilador.
Las diferencias en las características clínicas entre los respondedores y los no respondedores se analizaron mediante la prueba exacta de Fisher para variables cualitativas. También se evaluaron la tasa de abandono y los efectos secundarios durante el seguimiento.
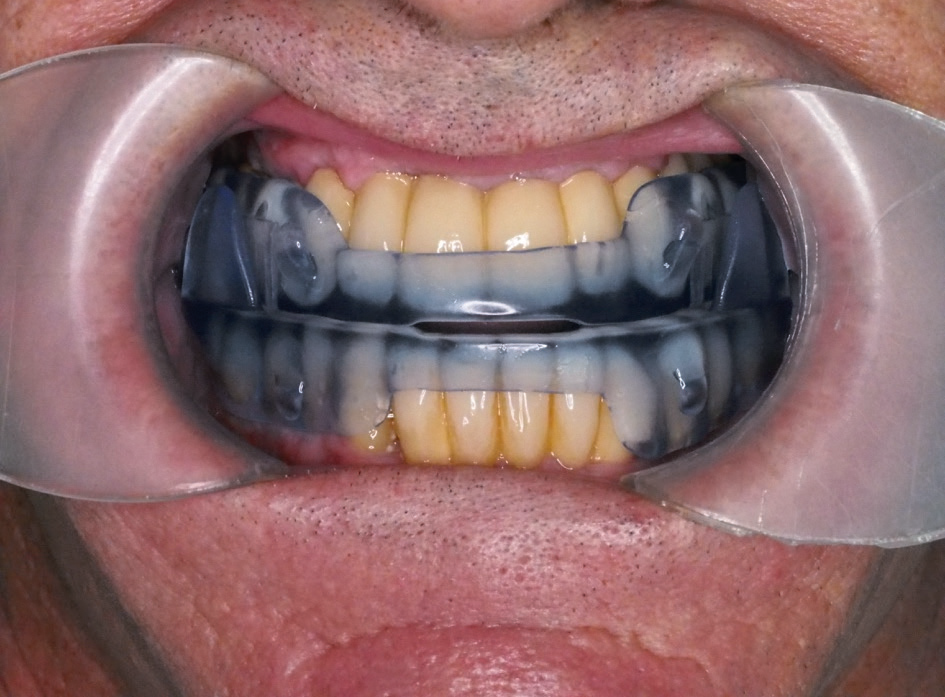
El éxito de la estrategia diagnóstica utilizando el calibrador de avance mandibular (DCAM/DSG) se evaluó midiendo el cambio en el IAH tras la utilización del DAM calibrado mediante este enfoque.
Se analizaron los cambios en el IAH mediante un análisis multivariante, realizando un ANOVA de medidas repetidas, ajustando un modelo lineal generalizado de efectos mixtos con distribución de error Gamma y enlace logarítmico (γ (log)-GLMM), ajustando por variables independientes que pudieran interactuar o ser factores de confusión.
Se ajustó un modelo de regresión lineal utilizando el cambio en el IAH como variable dependiente para evaluar la influencia de los factores que podrían modificar el resultado. Se ajustó el modelo completo para estimar la estructura del error y no se evaluó una estructura aleatoria, ya que no se detectó heterocedasticidad ni factores que afectaran al diseño experimental.
Se realizó un ANOVA para evaluar los efectos globales y la ausencia de multicolinealidad se verificó mediante el factor de inflación de la varianza (VIF). La adecuación del modelo se comprobó mediante la inspección visual de los residuos.
En todos los análisis se utilizó un nivel de significación α=0.05. Todos los cálculos se realizaron con R v.4.2.2. Las tablas de datos se leyeron con los paquetes openxlsx v.4.2.5 (para archivos xlsx) y haven v.2.5.0 (para archivos sav).
RESULTADOS
Cuarenta y un pacientes cumplieron los criterios y fueron incorporados y seguidos en el estudio. La Tabla 1 muestra las características demográficas y basales de la muestra. Ninguno de los pacientes potencialmente elegibles fue rechazado.
Todos los pacientes incluidos en el estudio recibieron prescripción de DAM tras la DISE. Con un seguimiento promedio de 25,57 semanas (DE 28,31) entre el primer y último control, ningún paciente rechazó el tratamiento con DAM.
Los pacientes reportaron efectos secundarios leves ya conocidos de los DAM, como molestias matinales al retirar las férulas o aumento de la salivación. Sin embargo, ninguno requirió retirar el dispositivo y se resolvieron con asesoramiento específico.
A cuatro pacientes también se les recomendó tratamiento adicional con láser del velo para mejorar la reordenación del conectivo, obteniendo mejoras significativas. No se detectó modificación del efecto de los subanálisis, por lo que no se incluyó en el manuscrito.
En veintiséis pacientes se indicó el uso combinado de dispositivos de avance o funcionales mandibulares (DAM) y presión positiva continua en la vía aérea (CPAP), como terapia combinada (TC). De ellos, seis aceptaron esta modalidad terapéutica, mientras que veinte la rechazaron por intolerancia a la CPAP.
Asimismo, se recomendó a todos los pacientes cuyo IMC lo requería la consulta con endocrinología y nutrición, y se aconsejó la realización de terapias miofuncionales disponibles a través de aplicaciones móviles.
Veinticinco pacientes (61%) lograron una mejora clínicamente significativa de la AOS (respondedores), definida como una mejora del 50% en el IAH respecto al basal.


La Tabla 2 muestra las diferencias clínicas entre los respondedores y no respondedores, sin ser relevantes para sexo, edad o IMC. Curiosamente, más respondedores estaban en tratamiento con PAP.
La Tabla 3 presenta las características clínicas de los 28 pacientes (69%) que alcanzaron resultados óptimos, definidos como IAH <10 tras el tratamiento con DAM.
El análisis de la estrategia diagnóstica y el efecto del DAM en los pacientes con AOS, mediante modelo de ANOVA de medidas repetida, determinó que el modelo ajustado óptimo incluía las variables: sexo, edad, Friedman, tipo de colapso según la escala VOTE, IMC, factores de riesgo cardiovascular y uso de PAP.
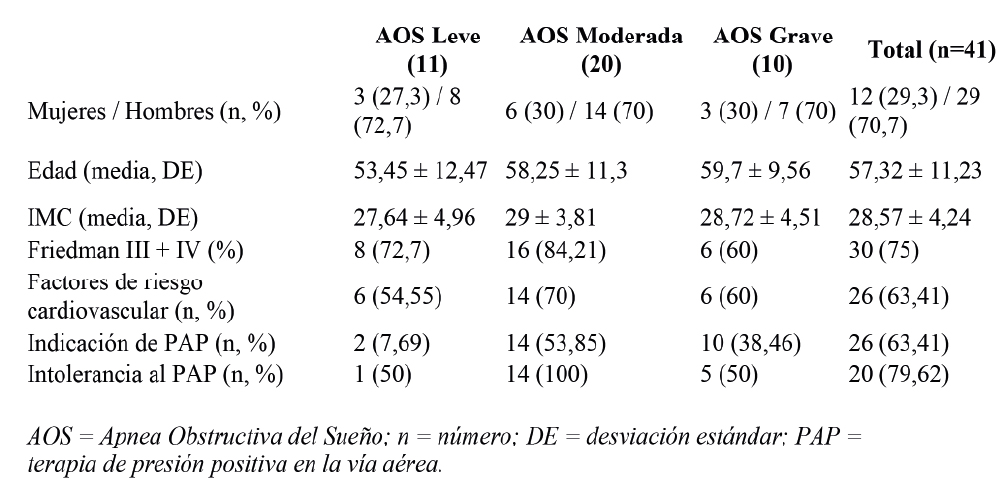
Los resultados mostraron que el IAH disminuyó significativamente tras el tratamiento, independientemente de todos estos factores (p<0,001). Antes del tratamiento, los pacientes tenían un IAH de 22,8 ± 8,97; después, el IAH fue de 8,92 ± 3,74, lo que significa una reducción de 13,88 unidades (58%). El modelo mostró un buen ajuste (R²=0,6) y alta potencia estadística (0,99).
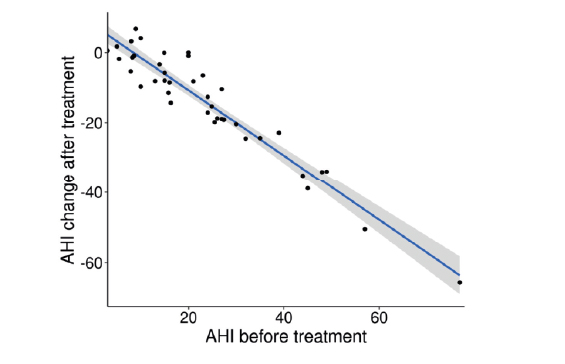
El análisis mediante un modelo de regresión lineal mostró que el IAH pretratamiento fue la única variable asociada de forma significativa a la magnitud de la mejora del IAH tras el tratamiento. El sexo, la edad, el IMC postratamiento, el tipo de colapso según VOTE durante DISE, los factores de riesgo cardiovascular, el tratamiento con PAP y la escala de Friedman no fueron significativos.
La mejora en el IAH fue mayor cuanto más alto era el IAH inicial, lo que implica que el efecto del tratamiento es mayor en pacientes con AOS más severa.
DISCUSIÓN
El hallazgo principal de nuestro estudio es que el efecto del dispositivo de avance mandibular (DAM/FAM) en el tratamiento de pacientes con AOS puede mejorarse mediante una estrategia multidisciplinar que incluya a un otorrinolaringólogo, un dentista experto en Medicina Dental del Sueño, un médico especialista en la inducción del sueño y un biotecnólogo.
La incorporación de un dispositivo para la calibración precisa tridimensional del avance mandibular (DCAM/DSG) durante la realización de la DISE resultó en que ningún paciente rechazara el tratamiento.
Los pacientes mostraron una reducción del 58% en el IAH con el tratamiento, alcanzando una disminución media cercana a los 14 puntos. El 61% de los pacientes se consideraron respondedores y el 68% logró un IAH inferior a 10. La introducción del DCAM fue el factor que mejor explicó esta mejora, tras controlar otras variantes relevantes. La mejora fue aún mayor en pacientes con AOS más severa.
La tasa de abandono de los DAM en el tratamiento de la AOS ha sido calculada mediante un metaanálisis de ensayos clínicos aleatorizados, resultando en 0,171 (intervalo de confianza del 95%: 0.128-0.213) con seguimiento promedio de 4,1 meses; el metaanálisis muestra que esta tasa aumenta significativamente con el tiempo. Factores que podrían estar relacionados con el abandono incluyen el diseño del dispositivo y efectos secundarios dentales, articulares y musculares, por lo que los pacientes que usan DAM deben ser monitorizados continuamente, de forma similar a los que utilizan CPAP. En nuestro estudio, se registraron efectos secundarios leves que en ningún caso causaron el abandono del tratamiento, lo que podría atribuirse a una calibración más precisa del avance mandibular tridimensional con el DCAM/DSG.
Un metaanálisis reciente ha mostrado que el tratamiento a largo plazo con DAM puede reducir significativamente el IAH en -16,77 eventos/hora (IC 95%: -20,80 a -12.74; p<0.00001; I²=97%) independientemente de la gravedad de la AOS (IAH<30 o >30 eventos/hora) o la duración del tratamiento (<5 años o >5 años). Aunque nuestra evaluación fue a corto plazo, los resultados están dentro del mismo rango. Los autores del metaanálisis destacan la alta heterogeneidad entre los estudios incluidos, lo que limita las conclusiones. También señalan que los pacientes con AOS grave o comorbilidades urgentes a menudo se excluyen del tratamiento con DAM, lo que podría sobreestimar su eficacia real.
En contraste, aunque la CPAP es generalmente más efectiva en mejorar los eventos respiratorios, su baja adherencia reduce su eficacia en la práctica. Recientemente, la FDA de EE. UU. ha aprobado el primer DAM para el tratamiento de la AOS grave. La evidencia científica a favor del uso de DAM en pacientes graves está creciendo, ya sea como tratamiento único o combinado con PAP o terapias no PAP (terapia miofuncional, estimulación del nervio hipogloso, entre otros). En nuestra serie de casos, 26 pacientes tenían indicación para el uso combinado de PAP y DAM: 6 lo hicieron, mientras que 20 rechazaron el PAP por intolerancia y usaron solo el DAM. Estos datos son consistentes con los hallazgos del metaanálisis.
En la práctica clínica actual, la DAM se realiza fundamentalmente en pacientes con AOS leve o moderada, así como en aquellos con AOS grave que no toleran la CPAP. Su adaptación se basa habitualmente en una maniobra de calibración realizada en vigilia, que evalúa el rango de movimiento desde la retrusión hasta la protrusión mandibular, a partir del cual se establece un avance medio para definir la posición terapéutica.
Este enfoque, de carácter empírico, no permite conocer ni el nivel ni el tipo de colapso de la vía aérea superior, lo que podría justificar que los fracasos terapéuticos con DAM reportados en la literatura se sitúen en torno al 30%, según distintas publicaciones.
En este contexto, se ha propuesto que la DISE puede contribuir a una mejor selección de los candidatos a DAM, al permitir la definición de los endotipos del colapso, la caracterización de su patrón y la evaluación de las métricas óptimas del dispositivo.
En el presente estudio se utilizó un nuevo dispositivo de calibración tridimensional precisa del avance mandibular (DCAM) para realizar un diagnóstico topográfico de alta precisión durante la DISE, reproduciendo condiciones más próximas a la situación real de sueño. Cabe destacar que la diferencia en la retrusión mandibular entre la vigilia y el sueño puede oscilar entre 2 y 4 mm, lo que supone una variación relativa del 20–40%.
Nuestra experiencia apoya la hipótesis de que añadir métricas a la DISE mejora su rentabilidad como prueba diagnóstica central y refuerza el enfoque multidisciplinario en el manejo de la enfermedad. La estrategia diagnóstica multidisciplinar se llevó a cabo en la clínica dental, sin necesidad de utilizar un quirófano, lo que contribuyó a mejorar la eficiencia del procedimiento. Además, la colaboración interdisciplinar in situ entre el dentista experto en Medicina Dental del Sueño y el otorrinolaringólogo responsable de la realización de la DISE aportó un valor añadido al proceso diagnóstico.
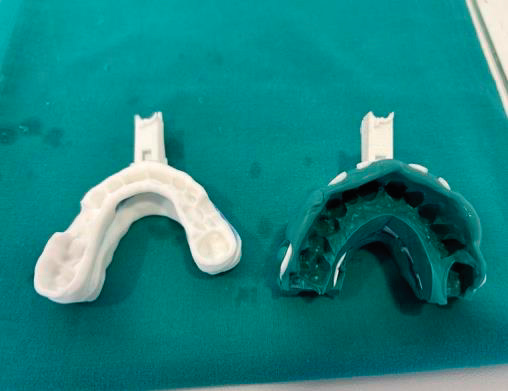
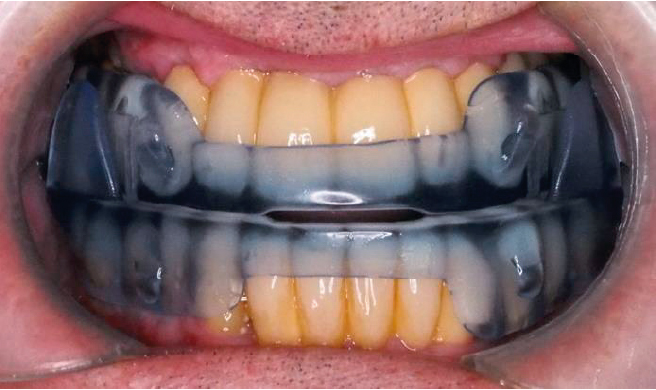
La principal novedad de las cubetas personalizadas radica en que respetan el máximo espacio lingual del paciente, al no requerir el uso de siliconas para la toma de impresiones dentales y, al mismo tiempo, ofrecer una adecuada retención y un ajuste preciso a las arcadas dentarias. Estas características permiten que los movimientos mandibulares sean aún más precisos.
Por otro lado, las aperturas laterales de las cubetas de exploración facilitan el escaneo y la fijación de la posición terapéutica de avance seleccionada durante la DISE. De este modo, se implementa un flujo digital continuo y una conexión directa con el laboratorio mediante la transmisión de datos, lo que reduce la posibilidad de distorsiones y contribuye a una mayor precisión final.
Esta mayor precisión en la posición óptima de avance mandibular podría explicar la mayor eficiencia y mejor tolerancia al DAM, lo que en nuestra serie de casos se tradujo en una tasa de abandono del 0%, una mejora frente a la evidencia previa.
Las limitaciones de nuestro estudio incluyen el diseño no controlado, que impide conocer el efecto en pacientes sin la intervención diagnóstica o tratados con otros DAM sin estas estrategias. Otras limitaciones son el número reducido de casos, el seguimiento a corto plazo y que los pacientes proceden de una misma región geográfica, lo que podría no ser representativo de otras áreas.
Empleamos análisis multivariantes, clave en una serie de casos para mitigar sesgos. Estos permiten evaluar simultáneamente el efecto de la intervención y otras variables que pueden confundir o modificar el resultado observado. Al incluir estas variables en el modelo, se puede aislar el efecto de la intervención de otros factores, reduciendo el riesgo de atribuir erróneamente los cambios al tratamiento.
“Un enfoque de medicina personalizada es necesario en pacientes con AOS, ya que existe una amplia variedad de fenotipos justificados por múltiples componentes fisiopatológicos”.
Caracterizar el colapso mecánico de la VAS es una de las áreas clave de la medicina de precisión, aunque también hay otras como la respuesta muscular de las vías respiratorias, el impulso respiratorio y la reactividad cerebral (despertarse), que ofrecen opciones terapéuticas que deben adaptarse a cada paciente.
CONCLUSIONES
Además, se debe valorar una gestión orientada de forma multimodal que complete todas las opciones disponibles, desde la terapia estándar de presión positiva (PAP) hasta tratamientos no PAP (avance mandibular, cirugía, terapia miofuncional, estimulación del nervio hipogloso, láser en velo paladar blando y pilares, entre otros), ya sea de forma individual o combinada.
Una estrategia multidisciplinaria que incluya la calibración tridimensional del avance mandibular durante la DISE puede mejorar los resultados del tratamiento con dispositivos de avance mandibular (DAM/FAM) en pacientes con AOS.
La utilización de cubetas personalizadas que respeten el espacio de la lengua, sin necesidad de rellenar cubetas con siliconas, dará datos más precisos en la exploración.
El diseño de las cubetas con mínimos grosores, que eviten aumentar la dimensión vertical, así como las aperturas laterales de las mismas, permiten la utilización de flujo digital para reproducir con más exactitud la posición terapéutica de avance mandibular determinada durante la DISE.
Que las cubetas de exploración se adapten perfectamente a las arcadas dentarias sin siliconas es también un plus en una carrera por ganar unos pocos milímetros que van a influir en los resultados de la medicina personalizada que todos buscamos.
Es necesario llevar a cabo más estudios sobre esta intervención desde una perspectiva de medicina de precisión, ya que la caracterización de los distintos fenotipos de pacientes con AOS es un aspecto clave para optimizar el abordaje terapéutico más adecuado.
Además, se debe valorar una gestión orientada de forma multimodal que complete todas las opciones disponibles, desde la terapia estándar de presión positiva (PAP) hasta tratamientos no PAP (avance mandibular, cirugía, terapia miofuncional, estimulación del nervio hipogloso, láser en velo paladar blando y pilares, entre otros) ya sea de forma individual o combinada.
BIBLIOGRAFÍA
1 – CHANG JL, GOLDBERG AN, ALT JA, MOHAMMED A, ASHBROOK L, AUCKLEY D, AYAPPA I, BAKHTIAR H, BARRERA JE, BARTLEY BL, BILLINGS ME, BOON MS, BOSSCHIETER P, BRAVERMAN I, BRODIE K, CABRERA MUFFLY C, CAESAR R, CAHALI MB, CAI Y, ROSEN IM. (2023). International Consensus Statement on Obstructive Sleep Apnea. International Forum of Allergy & Rhinology, 13(7), 1061–1482. https://doi.org/10.1002/alr.23079
2 – BORSOI L, ARMENI P, DONIN G, COSTA F, FERINI STRAMBI L. (2022). The invisible costs of obstructive sleep apnea (OSA): Systematic review and cost-of-illness analysis. PloS One, 17(5), e0268677. https://doi.org/10.1371/journal.pone.0268677
3 – ALAKÖRKKÖ I, TÖRMÄLEHTO S, LEPPÄNEN T, MCNICHOLAS WT, ARNARDOTTIR ES, SUND R. (2023). The economic cost of obstructive sleep apnea: A systematic review. Sleep Medicine Reviews, 72, 101854. https://doi.org/10.1016/j.smrv.2023.101854
4 – BAKKER JP, WEAVER TE, PARTHASARATHY S, ALOIA MS. (2019). Adherence to CPAP: What Should We Be Aiming For, and How Can We Get There? Chest, 155(6), 1272–1287. https://doi.org/10.1016/j.chest.2019.01.012
5 – SUTHERLAND K, DALCI O, CISTULLI PA. (2021). What Do We Know About Adherence to Oral Appliances? Sleep Medicine Clinics, 16(1), 145–154. https://doi.org/10.1016/j.jsmc.2020.10.004
6 – PATTIPATI M, GUDAVALLI G, ZIN M, DHULIPALLA L, KOLACK E, KARKI M, DEVARAKONDA PK., YOE L. (2022). Continuous Positive Airway Pressure vs Mandibular Advancement Devices in the Treatment of Obstructive Sleep Apnea: An Updated Systematic Review and Meta-Analysis. Cureus, 14(1), e21759. https://doi.org/10.7759/cureus.21759
7 – SCHWARTZ M, ACOSTA L, HUNG YL, PADILLA M, ENCISO R. (2018). Effects of CPAP and mandibular advancement device treatment in obstructive sleep apnea patients: a systematic review and meta-analysis. Sleep & Breathing = Schlaf & Atmung, 22(3), 555–568. https://doi.org/10.1007/s11325-017-1590-6
8 – RAMAR K, DORT LC, KATZ SG, LETTIERI CJ, HARROD CG, THOMAS SM, CHERVIN RD. (2015). Clinical Practice Guideline for the Treatment of Obstructive Sleep Apnea and Snoring with Oral Appliance Therapy: An Update for 2015. Journal of Clinical Sleep Medicine : JCSM : Official Publication of the American Academy of Sleep Medicine, 11(7), 773–827. https://doi.org/10.5664/jcsm.4858
9 – MEDIANO O, GONZÁLEZ MANGADO N, MONTSERRAT JM, ALONSO ÁLVAREZ ML, ALMENDROS I, ALONSO FERNÁNDEZ A, BARBÉ F, BORSINI E, CABALLERO ERASO C, CANO PUMAREGA I, DE CARLOS VILLAFRANCA F, CARMONA BERNAL C, CARRILLO ALDUENDA JL, CHINER E, CORDERO GUEVARA JA, DE MANUEL L, DURÁN CANTOLLA J, FARRÉ R, FRANCESCHINI C. Spanish Sleep Network. (2022). International Consensus Document on Obstructive Sleep Apnea. Archivos de Bronconeumologia, 58(1), 52–68. https://doi.org/10.1016/j.arbres.2021.03.017
10 – VIANA A, ESTEVÃO D, ZHAO C. (2022). The clinical application progress and potential of drug-induced sleep endoscopy in obstructive sleep apnea. Annals of Medicine, 54(1), 2909–2920. https://doi.org/10.1080/07853890.2022.2134586
11 – OP DE BEECK S, DIELTJENS M, VERBRUGGEN AE. VROEGOP AV, WOUTERS K, HAMANS E, WILLEMEN M, VERBRAECKEN J, DE BACKER WA, VAN DE HEYNING PH, BRAEM MJ, VANDERVEKEN OM. (2019). Phenotypic Labelling Using Drug-Induced Sleep Endoscopy Improves Patient Selection for Mandibular Advancement Device Outcome: A Prospective Study. Journal of Clinical Sleep Medicine : JCSM : Official Publication of the American Academy of Sleep Medicine, 15(8), 1089–1099. https://doi.org/10.5664/jcsm.7796
12 – BASTIER PL, GALLET DE SANTERRE O, BARTIER S, DE JONG A, TRZEPIZUR W, NOUETTE GAULAIN K BIRONNEAU V, BLUMEN M, CHABOLLE F, DE BONNECAZE G, DUFOUR X, AMELINE E, KÉRIMIAN M, LATOURNERIE V, MONTEYROL PJ, THIERY A, TRONCHE S, VERGEZ S, BEQUIGNON E. (2022). Guidelines of the French Society of ENT (SFORL): Drug-induced sleep endoscopy in adult obstructive sleep apnea syndrome. European Annals of Otorhinolaryngology, Head and Neck Diseases, 139(4), 216–225. https://doi.org/10.1016/j.anorl.2022.05.003
13 – KEZIRIAN EJ, HOHENHORST W, DE VRIES N. (2011). Drug-induced sleep endoscopy: the VOTE classification. European Archives of Oto-Rhino-Laryngology : Official Journal of the European Federation of Oto-Rhino-Laryngological Societies (EUFOS) : Affiliated with the German Society for Oto-Rhino-Laryngology – Head and Neck Surgery, 268(8), 1233–1236. https://doi.org/10.1007/s00405-011-1633-8
14 – ZUUR AF, IENO EN. (2016). A protocol for conducting and presenting results of regression-type analyses. Methods in Ecology and Evolution, 7(6), 636–645. https://doi.org/10.1111/2041-210X.12577
15 – BORTOLOTTI F, CORAZZA G, BARTOLUCCI ML, INCERTI PARENTI S, PAGANELLI C, ALESSANDRI BONETTI G. (2022). Dropout and adherence of obstructive sleep apnoea patients to mandibular advancement device therapy: A systematic review of randomised controlled trials with meta-analysis and meta-regression. Journal of Oral Rehabilitation, 49(5), 553–572. https://doi.org/10.1111/joor.13290
16 – YU M, MA Y, HAN F, GAO X. (2023). Long-term efficacy of mandibular advancement devices in the treatment of adult obstructive sleep apnea: A systematic review and meta-analysis. PloS One, 18(11), e0292832. https://doi.org/10.1371/journal.pone.0292832
17 – VIVOS THERAPEUTICS INC. (2022). press release Vivos Therapeutics, (2022). Press Release Vivos Therapeutics. https://vivos.com/vivos-therapeutics-receives-first-ever-fda-510k-clearance-for-oral-device-treatment-of-severe-obstructive-sleep-apnea/
18 – BUIRET G, BECHARA M, PLOUIN GAUDON I, BAVOZET F, DANCEA O, PUJO K, CHIDIAC F. (2021). Predictive Factors for Efficacious Oral Appliance Therapy in Moderate to Severe Obstructive Sleep Apnea Patients. The Laryngoscope, 131(6), E2089–E2096. https://doi.org/10.1002/lary.29439
19 – RANDERATH W, VERBRAECKEN J, DE RAAFF CAL, HEDNER J, HERKENRATH S, HOHENHORST W, JAKOB T, MARRONE O, MARKLUND M, MCNICHOLAS WT, MORGAN RL, PEPIN JL, SCHIZA S, SKOETZ N, SMYTH D, STEIER J, TONIA T, TRZEPIZUR W, VAN MECHELEN PH, WIJKSTRA P. (2021). European Respiratory Society guideline on non-CPAP therapies for obstructive sleep apnoea. European Respiratory Review : An Official Journal of the European Respiratory Society, 30(162). https://doi.org/10.1183/16000617.0200-2021
20 – FERNÁNDEZ SANJUÁN P, ARRIETA JJ, SANABRIA J, ALCARAZ M, BOSCO G, PÉREZ MARTÍN N, PÉREZ A, CARRASCO LLATAS M, MORENO HAY I, RÍOS LAGO M, LUGO R, O’CONNOR REINA C, BAPTISTA P, PLAZA, G. (2022). Optimizing Mandibular Advancement Maneuvers during Sleep Endoscopy with a Titratable Positioner: DISE-SAM Protocol. Journal of Clinical Medicine, 11(3). https://doi.org/10.3390/jcm11030658